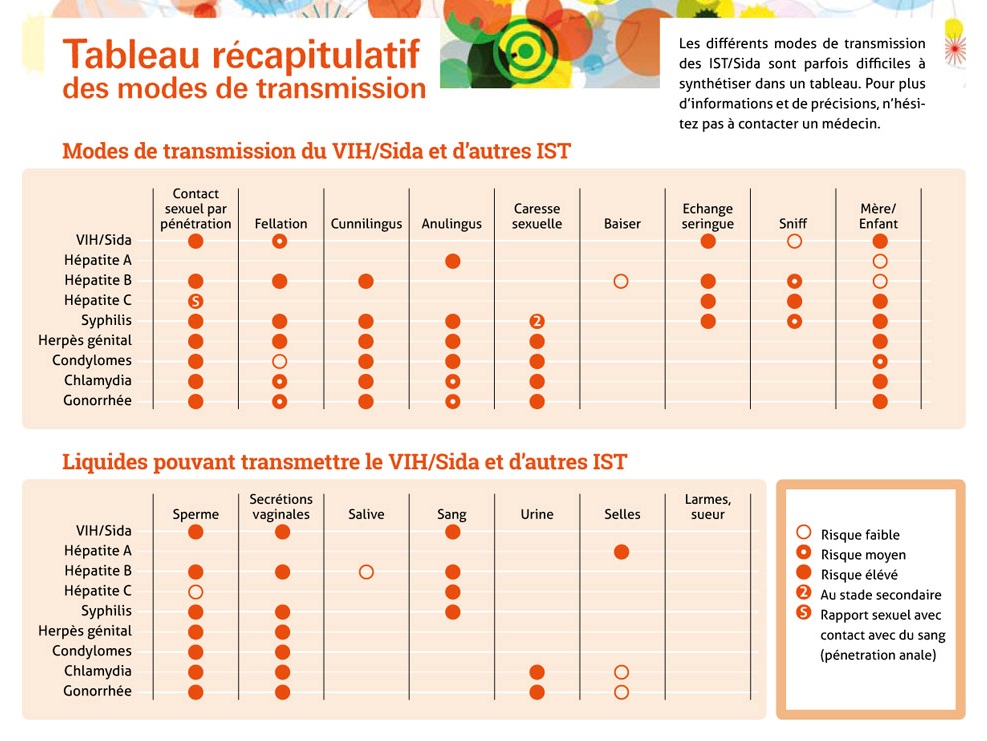
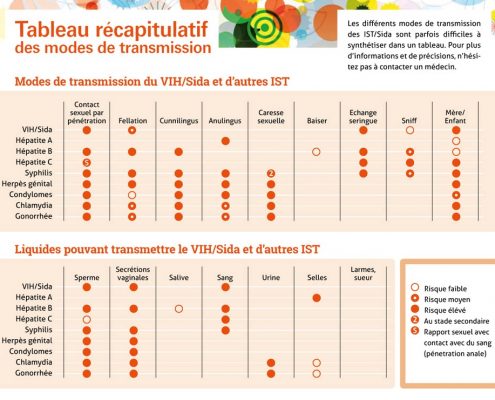
IST
Les Infections Sexuellement Transmissibles (anciennement appelées Maladies Sexuellement Transmissibles [MST] ou “maladies vénériennes”) sont des infections provoquées par des microbes (virus, bactéries, parasites) qui peuvent être transmises plus ou moins facilement au cours de relations sexuelles.
Les principale IST sont : la gonococcie, les chlamydiae, la syphilis, les condylomes, la vaginose, l’herpès génital, la mycose, l’hépatite B.
Selon les tendances présentées fin novembre 2016 par Santé Publique France, les infections sexuellement transmissibles (IST) sont en forte hausse.
Les chlamydioses ont augmenté de 10 % entre 2013 et 2015 avec une prédominance des femmes âgées de 15 à 24 ans et des hommes âgés de 20 à 29 ans,
Les gonococcies ont progressé de 100 % chez les hommes ayant des relations sexuelles avec d’autres hommes (HSH) entre 2013 et 2015. Pour les hétérosexuels comme pour les HSH, c’est la tranche d’âge des 20-29 ans qui est la plus touchée.
Les cas de syphilis progressent eux aussi avec une augmentation de 56 % chez les HSH entre 2013 et 2015. Quelle que soit l’orientation sexuelle, la progression des cas de syphilis est particulièrement forte sur tout le territoire à l’exception de l’Ile-de-France.
Dans ses conclusions, Santé Publique France rappelle l’importance du dépistage des IST pour un diagnostic précoce et un traitement rapide (personne infectée et le/la partenaire).
La blennorragie gonococcique ou « chaude-pisse »
Signes possibles : brûlures et/ou écoulement jaune par la verge, le vagin ou l’anus, fièvre, douleur au bas-ventre, voire angine.
Apparition des signes : 2 à 7 jours après la contamination.
Diagnostic : par prélèvement local.
– pour les femmes, ce prélèvement qui ne fait pas mal se fait à l’entrée du vagin à l’aide d’une sorte de grand coton-tige ;
– pour les hommes, ce prélèvement est fait au bout du pénis. Une analyse d’urine peut aussi suffire.
Complications graves si non traitée : risque d’infection des articulations, de stérilité surtout chez la femme.
Traitement : antibiotiques associés à un traitement local (crèmes, ovules). Les partenaires sexuels doivent être traités en même temps pour éviter de se réinfecter les uns les autres ensuite.
Pas de vaccin
La blennorragie gonococcique et le VIH/Sida
Comme toute les IST, la blennorragie gonococcique fragilise les muqueuses et augmente considérablement le risque de contamination par le virus du sida.
Inversement, si on est atteint par le virus du sida, cette IST peut être plus grave et compliquer le traitement.
La chlamydiose
L’infection à chlamydiæ trachomatis (CT) est l’IST bactérienne la plus fréquente entre 16 et 24 ans, surtout chez les femmes.
La contamination passe inaperçue la plupart du temps car il y a peu de symptômes, voire pas du tout.
La transmission est facile
Le préservatif (masculin et féminin) permet de se protéger de la plupart des IST, mais les modes de transmission sexuelle, notamment pour les chlamydiæ, sont multiples : la pénétration vaginale ou anale est le mode le plus répandu, mais parfois un simple contact peau à peau peut suffire.
On peut donc avoir contracté une infection lors d’un rapport sexuel, qu’il y ait pénétration ou non, et quel que soit le sexe de son partenaire.
Il n’y a pas toujours de signes
Le plus souvent il n’y a aucun signe de la contamination. Parfois peuvent apparaître 1 à 2 semaines après la contamination des brûlures, un écoulement par la verge, l’anus ou le vagin, de la fièvre, une douleur au bas-ventre voire une angine…
Les complications sont importantes
Il y a des risques de salpingite, de stérilité, de grossesse extra-utérine et d’atteinte du nouveau-né si la mère est infectée.
Dans les pays industrialisés,l’infection à chlamydiæ trachomatis est la principale cause d’infertilités (dues à l’inflammation des trompes utérines).
Les risques de complications concernent surtout les femmes, mais les hommes sont quand même également touchés et peuvent transmettre les chlamydiæ à leur partenaire…
Le dépistage est simple Il consiste en
– un prélèvement local indolore, à l’entrée du vagin chez la femme
– un recueil des urines ou un prélèvement à l’entrée de l’urètre chez l’homme.
Le dépistage est le seul moyen de vérifier si vous êtes infecté/e. De nombreuses structures le proposent, pour trouver le lieu le plus proche de chez vous, cliquez ici
Les chlamydiae se traitent de manière simple et efficace
Pour traiter la chlamydiose, un traitement antibiotique rapide (d’une durée inférieure à une semaine) et indolore est généralement prescrit par le médecin. Il fonctionne très bien.
Pour casser la dynamique de l’infection, et éviter de se réinfecter après un traitement, il est important de prévenir sa/son partenaire habituel/le et les partenaires des deux derniers mois. Un traitement pourra alors également leur être proposé ! Si vous souhaitez les prévenir de manière anonyme, vous pouvez utiliser l’e-carte de www.info-ist.fr
L’herpès génital
Signes possibles : en période de crise , l’herpès se manifeste par des petits boutons douloureux en forme de bulles (cloques) sur les organes génitaux, l’anus ou la bouche, démangeaisons qui peuvent s’accompagner de fièvre, de maux de tête, de ventre et de douleurs quand on urine..
Apparition des signes : 1 semaine ou plus après contamination.
Diagnostic : par un examen médical, un prélèvement local sur les cloques à l’aide d’un coton-tige.
Complications graves si non traité : atteinte du nouveau-né au moment de l’accouchement, si la mère est infectée.
Traitement : Il existe des médicaments disponibles sur ordonnance qui permettent de combattre la douleur et de diminuer l’intensité et la durée de la crise d’herpès. Mais ces traitements n’éliminent pas le virus, des crises peuvent donc réapparaître.
Pas de vaccin
L’herpès génital et le VIH/Sida
Comme toute IST, l’herpès génital fragilise les muqueuses et augmente considérablement le risque de contamination par le virus du sida. Inversement, si on est atteint par le virus du sida, cette IST peut être plus grave et compliquer le traitement.
L’hépatite B
On estime qu’environ 2500 personnes sont infectées par le virus de l’hépatite B chaque année en France, dont 200 évolueront vers une hépatite B chronique.
Signes possibles : fatigue, douleurs musculaires et articulaires, fièvre, maux de tête, nausées, diarrhées, urines plus foncées, teint jaune.
Apparition des signes : 2 à 8 semaines après la contamination.
Diagnostic : par prise de sang.
Complications graves si non traitée : risque de cirrhose et de cancer du foie, atteinte possible du nouveau-né si la mère est infectée et non traitée.
Traitement : On peut guérir sans traitement, mais on peut aussi devenir porteur à vie. Un suivi médical est indispensable. .
Possibilité de se faire vacciner : Une vaccination très efficace existe et protège toute la vie. Parlez-en avec un médecin.
Vaccin : il existe un vaccin, parlez-en avec votre médecin traitant.
L’hépatite B et le VIH/Sida
Comme toute IST, l’hépatite B fragilise les muqueuses et augmente considérablement le risque de contamination par le virus du sida. Inversement, si on est atteint par le virus du sida, cette IST peut être plus grave et compliquer le traitement.
Les mycoplasmes et la trichomonase
Signes possibles : écoulement par la verge, l’anus ou le vagin, brûlures, démangeaisons.
Apparition des signes : à partir d’1 semaine après la contamination.
Diagnostic : par prélèvement local.
Traitement : antibiotiques associés à un traitement local (crèmes, ovules). Les partenaires sexuels doivent être traités en même temps pour éviter de se réinfecter les uns les autres ensuite.
Pas de vaccin
Les mycoplasmes, la trichonomase et le VIH/Sida
Comme toute IST, ils fragilisent les muqueuses et augmentent considérablement le risque de contamination par le virus du sida. Inversement, si on est atteint par le virus du sida, ces IST peuvent être plus graves et compliquer le traitement.
Les papillomavirus (HPV)
Signes possibles : petites verrues (condylomes) sur les organes génitaux ou l’anus.
Apparition des signes : 1 à 8 semaines après la contamination.
Diagnostic : par un examen médical
– Chez la femme, examen médical ou suite à un frottis du col de l’utérus.
– Chez l’homme, par examen médical si des condylomes (verrues) sont visibles.
Complications graves si non traitée : risque de cancer du col de l’utérus pour certains papilloma.
Traitement : Traitement local des verrues (crème, etc.)
Possibilité de se faire vacciner : Le vaccin est recommandé chez les jeunes filles entre 11 et 14 ans. Une vaccination plus tardive est possible avant le début de la vie sexuelle. Le vaccin ne protège pas contre tous les papillomavirus. C’est pourquoi le dépistage reste indispensable à partir de l’âge de 25 ans. Parlez-en avec un médecin.
Les papillomavirus et le VIH/Sida
Comme toute IST, ils fragilisent les muqueuses et augmentent considérablement le risque de contamination par le virus du sida. Inversement, si on est atteint par le virus du sida, ces IST peuvent être plus graves et compliquer le traitement.
La syphilis
L’épidémie de syphilis affecte notamment les homosexuels et bisexuels masculins. Cependant, le nombre de cas chez les hétérosexuels augmente également.
Signes possibles : chancre (petite plaie indolore), boutons ou petites plaques rouges sans démangeaisons sur la peau et les muqueuses
Apparition des signes : 2 à 4 semaines après la contamination
Diagnostic : par examen médical et prise de sang.
Complications graves si non traitée : atteinte du cerveau, des nerfs, du cœur, des artères et des yeux, atteinte du nouveau-né si la mère est infectée
Traitement : Antibiotiques par piqure ou par comprimés
Pas de vaccin
La syphilis et le VIH/Sida
Comme toute IST, la syphilis fragilise les muqueuses et augmente considérablement le risque de contamination par le virus du sida.
Inversement, si on est atteint par le virus du sida, cette IST peut être plus grave et compliquer le traitement.